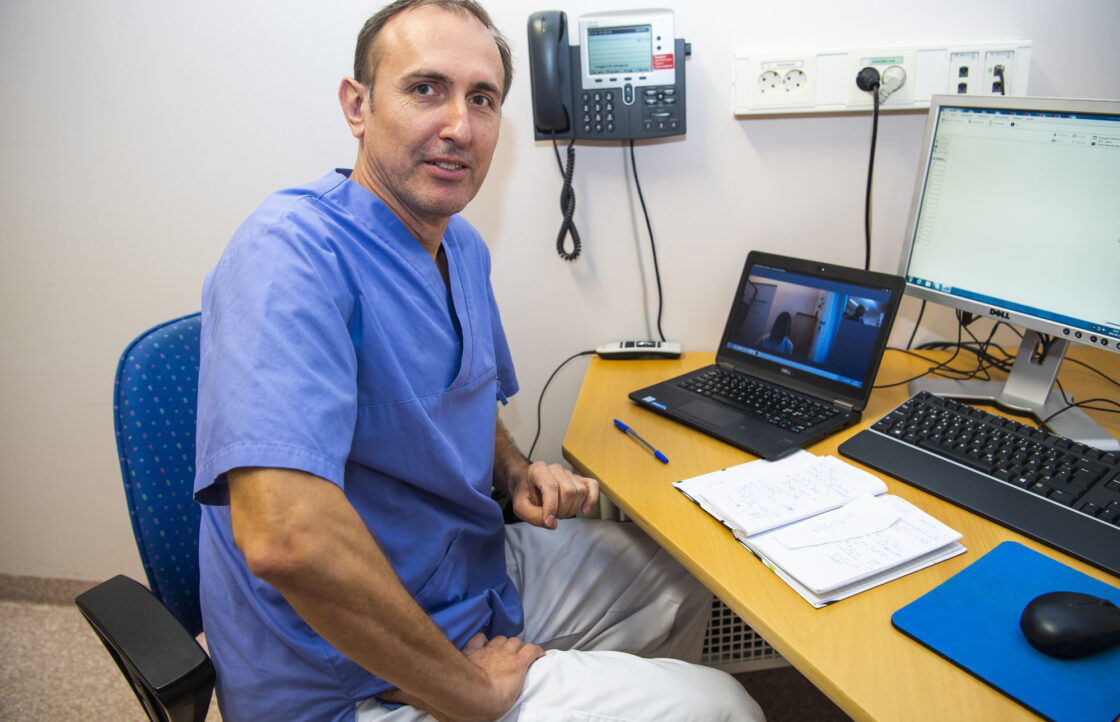
Doc. MUDr. Jan Novotný, Ph.D od roku 2012 společně s kolegy pečuje o onkologické pacienty v severním Švédsku. Říká, že její přednosti by rád prosadil i v Česku. Konkrétně ve třech pilířích: efektivita práce, minimální byrokracie a korektnost. Jeho profesním zájmem je péče o osoby, které jsou nosiči genetických poruch, které zásadním způsobem zvyšují jejich riziko vzniku nádorů. Nejen o tom mluvil na půdě kabinetu Ministra zdraví:
Je podle vás důležité, aby se lidé na základní rovině zajímali o to, jak funguje systém zdravotnictví a lékaři, potažmo i zdravotníci v něm? A liší se vůbec zájem veřejnosti o fungování zdravotnictví u nás a ve Švédsku?
Diskuze nad zdravotnickými otázkami probíhá přibližně se stejnou intenzitou, jako v Čechách. Problémy, které jsou diskutovány, se samozřejmě významně liší od těch českých. V ČR je na prvním místě řešení dostupnosti léků a péče obecně. Ve Švédsku jsou to spíš otázky bezpečnosti léčby následované diskuzemi nad důvody dlouhých čekacích dob k různým specialistům či nerovnoměrnosti přístupu k nejlepší péči mezi jednotlivými regiony. Větší roli v těchto diskuzích mají dobře organizované organizace pacientů a/nebo instituce než jednotlivci či lobbistické skupiny.
Říkáte, že byste přednosti švédského modelu rád prosadil i u nás. Asi největším tématem je efektivita práce lékaře. Můžete ze své praxe uvést příklad pro srovnání?
Mottem práce v řadě švédských odvětví, medicínu nevyjímaje, je minimalizace a racionalizace provedených postupů. I v případě zdraví je péče organizována tak, aby s co nejmenším úsilím bylo dosaženo optimálního výsledku.
Jedním z kroků, které k takové racionalizaci vedou, je dobrý výpočetní systém. Druhým je centralizace. Někdo by mohl namítnout — i v Čechách se centralizuje, máme přece komplexní onkologická centra. Jenže buďme upřímní, je to centralizace jen polovičatá. Centralizace v podání Švédska je smysluplná centralizace metod náročných na technologie (třeba ozařovacích přístrojů) nebo na dlouhodobý výcvik týmu specialistů — v případě složitých chirurgických výkonů. Díky tomu jsou komplikované zákroky provedeny s vysokou kvalitou. A naopak, např. v mém oboru léčba tabletami, cytostatiky nebo protinádorovými léky cílené povahy je umožněna i v blízkosti bydliště pacienta, aby se počet přesunů pacienta do zdravotnického zařízení a zpět a možné odloučení od rodiny minimalizovalo.
V Čechách si operuje nadneseně „kde kdo”, a proto samozřejmě operace v nemocnicích, kde počty výkonů nedosahují určitého potřebného minima nutného k dobré erudici chirurgů, jsou zatíženy nedokonalostí, vyšším počtem komplikací a selhání po výkonech. Centralizace podání onkologických přípravků v centrech postrádá jakýkoliv smysl.
Při své přednášce na půdě kabinetu Ministra Zdraví jste zmínil, že ve Švédsku existuje jednotný software, který platí bez výjimek po celé zemi a díky němu mají všichni přístup k dokumentům. Samozřejmě v řízeném systému administrace práv a uživatelů. Zní to jako z jiného světa. Jaké jsou klady, ale i negativa takového prostředí?
Klady jednotného softwaru jsou mnohé. Není třeba tisknout žádnou žádanku. Proto nikdo nic neztratí, nezapomene a všichni vědí kdo, co a na kdy žádal. Výsledek vyšetření vidí všichni okamžitě, včetně eventuální obrazové dokumentace. Neztrácí se tedy čas potřebný k distribuci písemné pošty. Nehrozí fyzická ztráta zdravotnického záznamu.
Systémy jsou propojeny až na úroveň sociálních služeb, lékáren, zahrnují všechny provozy ambulantních i lůžkových zařízení. Odpadají proto duplicitní vyšetření daná špatnou komunikací. Např. páteční odběry a rentgen z polikliniky vidí lékař na akutním příjmu v sobotu v nemocnici, není proto třeba je opakovat. A nebo naopak vyšetření opakuje a hned posuzuje dynamiku stavu pacienta v čase.
Jasný seznam ordinovaných léků všemi lékaři umožňuje optimalizaci lékové spotřeby. Např. pokud zapomnětlivý pacient neví, jaká antibiotika v poslední době užíval, pohledem do historie spotřeby léků zjistím, která to byla, zda zabrala či nikoliv, a to mi umožní léčit přetrvávající infekci účinněji. V seznamu vysazených léků mohu zjistit příčinu vysazení – alergie, neúčinnost, jiný důvod. A opět mohu volit vhodnější alternativu.
 Doc. MUDr. Jan Novotný, Ph.Donkolog, host kabinetu Ministra zdraví
Doc. MUDr. Jan Novotný, Ph.Donkolog, host kabinetu Ministra zdravíV Čechách se standardizovaně řeší jen vlastní nemoc, a to ještě třeba někdy nekompatibilními standardy, které vydávají pro stejnou nemoc různé odborné společnosti, pojišťovny apod. Ve Švédsku vzniklý standard SVF je jen jeden, vzniklý právě shodou odborníků, plátců a poskytovatelů péče.
V případě podávání návykových látek nemůže dojít ke zneužití tím, že pacient oběhne několik lékařů a od každého získá recept na opiát, který pak zneužije v důsledku závislosti. Zde v lékovém záznamu vidím jasně kdo a kolik balení předepsal, do kdy daný recept vystačí. Pacient pak může dostat nový recept až po vypršení toho existujícího.
Systém hlídá tzv. lékové interakce, to znamená, že dokáže upozornit na nebezpečí vyplývající z nevhodné kombinace určitých léků. Tím se snižuje riziko závažných nežádoucích účinků pro pacienta. A konečně celý systém je nastaven tak, aby cena předepisovaných léků byla co nejnižší.
Snad za jedinou nevýhodu považuji skutečnost, že určitá část dokumentace je přístupná pacientovi a jeho blízkým ihned po provedení záznamu, což někdy vede k nervozitě mezi pacienty. Ti se například mohou dozvědět o zhoršení nebo recidivě dříve, než jim kolega celou situaci vysvětlí apod. Logicky tato nervozita vede k opakovaným kontaktům zdravotnického zařízení, poptávání rychlejší kontroly, doplnění některých vyšetření atd. To pak může být provozně někdy neřešitelné a nevede to ani k zajištění lepšího léčebného výsledku.
Co znamená přednost korektnosti? Máte na mysli komunikační nástroje nebo spíše komunikační cesty například mezi lékařem a pacientem nebo lékařem a zdravotní sestrou?
Korektnost bych spatřoval ve dvou rovinách. První je vysoká míra spolupráce. Tedy kolegové očekávají, že já ve svém oboru udělám vše, co se předpokládá, co je možné, co vyplývá ze standardních postupů. A naopak já se mohu spolehnout, že můj požadavek bude vždy zcela vyřízen. A poté, co jej předávám kolegům, ho mohu zcela pustit z hlavy, aniž bych se obával, že se na pacienta nebo na úkol obecně zapomene.
Také vím, že když nějaký postup platí, tak platí 100%. Například, pokud standard říká, že mám být kontaktován vždy při hodnotách krevních destiček pod 100, tak jsem kontaktován i při hodnotě 99, a to prostě proto, že je to pod 100 a tak to ve standardu je. Tečka. V Čechách s mírně švejkovskou povahou si dokáži představit, že lze předpokládat úvahu „99 je skoro 100, tak nevolám”. A to je špatně.
Ve Švédsku fungují tzv. SVF standardy. O co se jedná a jak pomáhají lékařům a na druhé straně pacientům?
SVF znamená v překladu Standard průběhu péče. V Čechách máme něco podobného – máme Standardy léčby pro různé nemoci. Jenže mezi švédským SVF a českým standardem je však zásadní kvalitativní rozdíl.
SVF ve Švédsku zahrnuje širokou škálu opatření, které se vztahují k dané diagnóze, zahrnují na počátku otázky prevence, vlastní diagnostiku a léčbu. Na konci průběhu těžkých nemocí i otázky paliativní a hospicové péče. Tedy, ve velké šíři problematiku určité nemoci řeší z různých úhlů.
SVF má ještě další rozměr — kromě doporučení jak diagnostikovat a jak léčit ještě definuje, jak rychle má celý proces probíhat. Z pohledu soudního znalce vím o případech, kdy se všechny kroky sice provedou správně, ale doba, kterou vše trvá, znamená pro pacienta změnu stádia z prvního na nejvyšší a změnu prognózy z excelentní na tragickou. A protože žádný časový interval od podezření na nádor k zahájení léčby není žádnou vyhláškou ani jiným opatřením vyžadován, nechají soudci nešťastné pacienty nebo pozůstalé ve smutku, neboť vlastně nikdo nic — formálně vzato — nepokazil.
Jak ve švédském systému funguje pacient a jak se liší fungování zdravého člověka v systému prevence?
Pokud se již někdo stane pacientem, obvykle chce vše vysvětlit důkladněji než pacient český, je více nedůvěřivý, častěji žádá konzultace typu second opinion a komunikuje s pacientskými organizacemi. Za negativní stránku švédského zdravotnictví, resp. společnosti obecně, považuji zneužívání sociálních dávek.
 Doc. MUDr. Jan Novotný, Ph.Donkolog, host kabinetu Ministra zdraví
Doc. MUDr. Jan Novotný, Ph.Donkolog, host kabinetu Ministra zdravíNa zdravého člověka ve Švédsku je vyvíjen daleko větší mediální tlak ke správnému životnímu stylu. Leckde lze vidět reklamy s motty „Už jsi dnes snědl 200 gramů zeleniny?”, „Ušel jsi už dnes 10 000 kroků?” apod. Proto větší podíl populace zdravěji žije.
K severským zemím se v Česku obracíme často a pravidelně nejen v oblasti zdravotnictví. Dovedete si představit podobné řešení, které funguje ve Švédsku, do roku 2030 i u nás?
Obecně, obracení se k tzv. „severskému modelu” nebo „švédskému modelu” je v Čechách skutečně relativně časté. Výběrově se argumentačně využívají různá témata napříč politickými stranami a problémy. Problém je, že v řadě případů jsou naše společnosti natolik rozdílně rozvinuté a nastavené, že srovnání nefungují. Jenže to člověk, který nemá osobní zkušenost z obou zemí, někdy z nevědomosti nevnímá, jindy něco úmyslně nesdělí.
Je jasné, že např. argumentovat nízkým počtem usmrcených při automobilových nehodách ve Švédsku, proti České republice lze, ovšem po zohlednění faktu, že na více než polovině rozlohy Švédska je hustota obyvatelstva nižší než 1:15 na km2, kdy je těžké se vůbec v provozu potkat, natož pak teprve srazit, to celé vyzní jinak.
Mohu se tvářit ekologicky, tvrdit, že vyrábím elektřinu z obnovitelných zdrojů, mohu odstavovat jaderné elektrárny, ale je třeba též říct, že v případě potřeby si stejně nakoupím elektřinu z polských tepelných elektráren. A tak bych mohl pokračovat. Často novináři ustrnou na povrchním zhodnocení problému, politici na jednostranném.
Čím se v ČR inspirovat?
Vybral bych si pozitivní příklady. Centralizace chirurgie, radioterapie, rozhodovacího procesu, decentralizace lékové terapie. Jednotný informační systém. Více prevence. Rozhodování do rukou lékařů. Větší odpovědnost člověka za své zdraví, pobídky ke zdravému životnímu stylu. Vyhnul bych se negativním jevům, které ve Švédsku pozoruji.
V čem naopak vidíte výhodu českého zdravotnictví? Co je podle vás třeba zachovat, na čem lze stavět?
Díky komplikovanosti zdravotní péče v Čechách musí zdravotnický tým vynaložit daleko více úsilí k dosažení dobrého léčebného výsledku. Bohužel, celý proces je zbytečně vyčerpávající, nicméně umožňuje určitou míru kreativity, která mi u švédských kolegů chybí, a která je fantastickým darem v našem prostředí. Nedokáží-li totiž některého pacienta zařadit do určitého schématu, přešlapují, tápou, nevědí, jestli použít standard A nebo B. Ztrácí čas, léčebné rozhodnutí nahrazují ordinací zbytečných vyšetření a pak v konečném důsledku může dojít k tomu, že pacient určitou léčbu nedostane.
Podle Ministra Zdraví je cílem udržitelného financování veřejného zdravotnictví mj. důraz na efektivní prevenci zajišťující dostupnou a kvalitní péči. Tedy levně preventovat namísto draze léčit. Jak by taková vize mohla vypadat v praxi vašeho oboru?
Když jsem poslouchal diskuzi nad rozpočtem na rok 2023, pořád zaznívala potřeba přidat do zdravotnictví prostředky. Nikdo nikdy neřekl, že je potřeba postupy optimalizovat a více šetřit.
Prevence je nejdůležitější. Kromě pozitivní motivace bych si dokázal představit také negativní motivaci — vyšší daň na tabák, alkohol, cukr, tučné výrobky. Případně i platbu za návštěvu lékaře která, mimochodem, je ve Švédsku velmi vysoká. Na návštěvu lékaře se dvěmi atestacemi je třeba si dát stranou až 700 švédských korun, což odpovídá zhruba stejné sumě pro českého pacienta v korunách českých.
Pokud jde o léčbu, je potřeba zavést ekvivalent SVF standardů s důrazem na doplnění časové osy v připravovaných standardech. V rámci nich je třeba se oprostit od ordinace tzv. „lukrativních” postupů a nebát se používat i metody levnější, které mají stejnou účinnost. Jako příklad mohu uvést ozařování páteře pro metastázy. V Čechách volíme často režim pěti dávek v pěti dnech, s potřebou delších ozařovacích časů a někdy i hospitalizace. Stejného účinku se dá dosáhnout jednou dávkou podanou ambulantně. A takových příkladů je v různých oborech opravdu mnoho.
Pro zvýšení počtu trvale vyléčených pacientů je potřeba změnit „českou” centralizaci na centralizaci „švédskou”. Bez jakékoliv potřeby dalších finančních prostředků vyléčíme ročně stovky pacientů s nádory.
Ve Švédsku má na starosti péči o pacienty s nádory zažívacího ústrojí, nádory kůže, rakovinou prsu a s nádory ze žláz s vnitřní sekrecí.
V Čechách pracuje jako onkolog v IKEM, kde je jeho úkolem podílet se na programu transplantací jater u pacientů s nádory, které se do jater rozšířily, sledovat odoperované pacienty.
Zabývá se péčí o osoby, které jsou nosiči genetických poruch, které zásadním způsobem zvyšují jejich riziko vzniku nádorů.