
Možná jste to zažili: voláte praktikovi, volno je za tři týdny. Nebo hledáte pediatra a v okolí jen „nebereme nové pacienty“. Není to jen smůla, odpověď přináší (jako vždy) data. Primární péče v Česku rychle stárne.
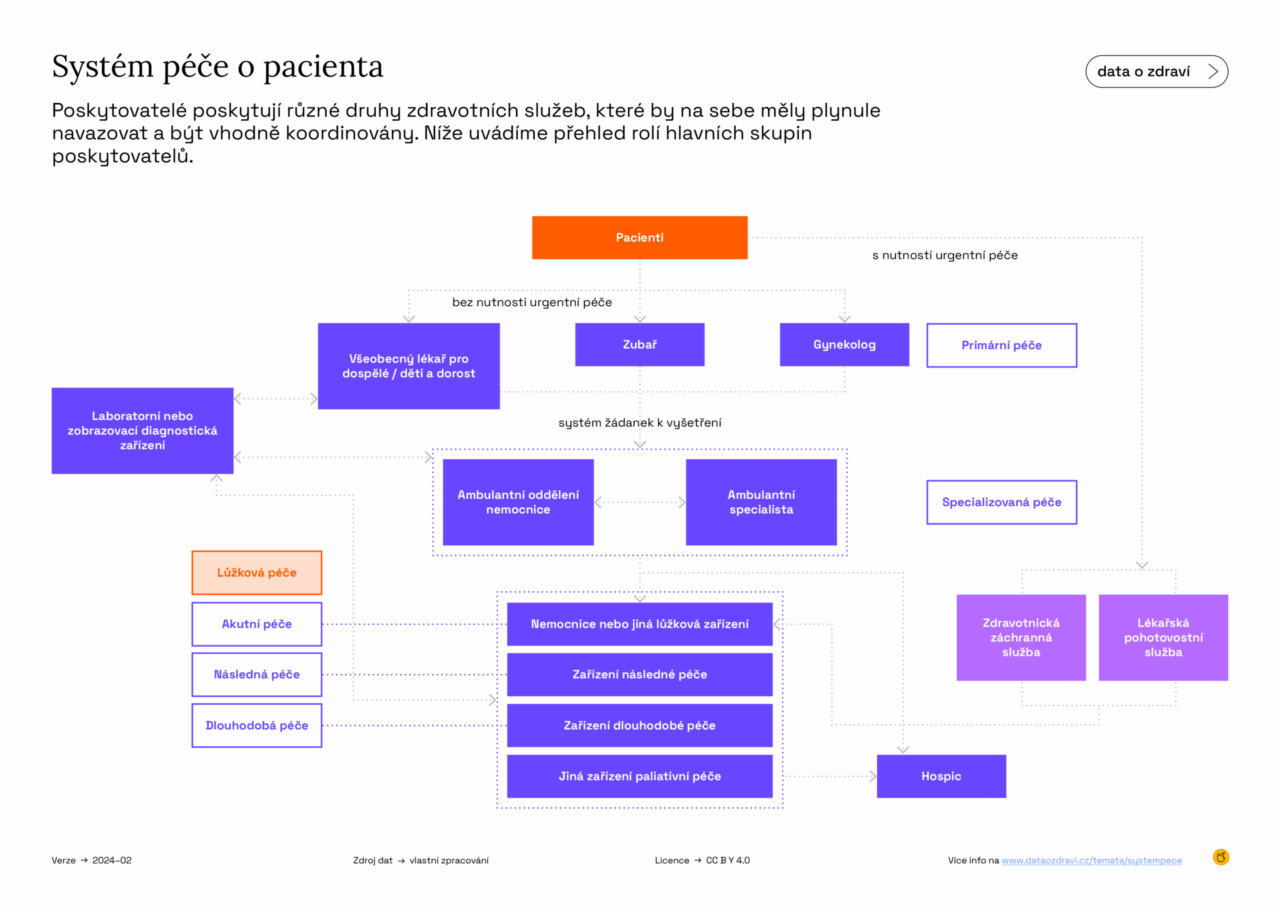
Primární péče je základním kamenem českého zdravotního systému. Není to nějaký specializovaný obor, který využívá malé procento lidí. Tohle je prevence, diagnostika, léčba. Zároveň ale platí, že primární péče (společně s lékárníky) je první linií zdravotnictví. Místo, kde se dělá prevence, zachytí se první signály nemocí a rozhoduje se, jestli budete potřebovat specialistu nebo hospitalizaci. A když tahle první linie nefunguje, přetěžuje se systém, který míří k nárazu do zdi.
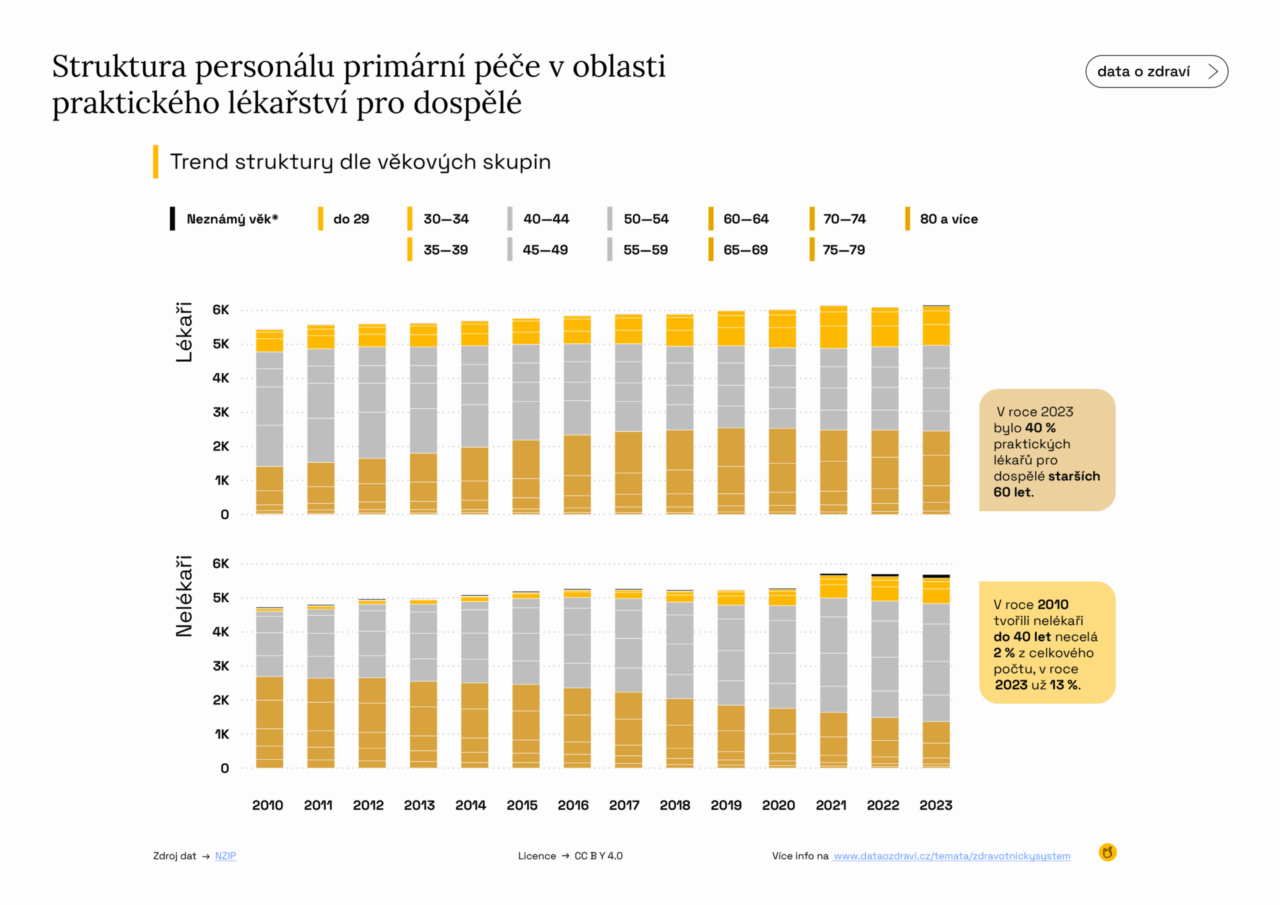
Stárnoucí personál a nedostatečná obměna generací
Převaha žen a nutnost flexibilních pracovních podmínek
Zájem o prevenci u praktiků roste, u zubařů klesl
Preventivní prohlídky u praktika a zubaře jsou v Česku dané vyhláškou a pojišťovny je plně hradí. K praktikovi máte nárok jednou za 2 roky, k zubaři jednou ročně (plus jednu kontrolu navíc).
Praktici během preventivní prohlídky řeší tlak, váhu, krev, očkování a podle věku i další vyšetření, aby včas zachytili třeba vysoký cholesterol, cukrovku 2. typu nebo riziko infarktu. Zároveň se podílí na screeningu rakoviny (TOKS od 50 let, žádanky na kolonoskopii či mamograf), zatímco zubař hlídá nejen kazy, ale i onkologická rizika v dutině ústní.
U dětí a dospívajících jsou preventivní prohlídky jedním z nejdůležitějších nástrojů včasného záchytu problémů a podpory zdravého vývoje. Začínají už pár dní po propuštění z porodnice, v prvním roce v pravidelných intervalech a po prvních narozeninách se opakují zhruba každé dva roky až do 17 let, poslední preventivka je před dovršením 19. narozenin.
Od začátku roku 2026 se preventivní prohlídky v primární péči posunuly víc k personalizované prevenci. Přibyly cílenější laboratorní testy už od mladšího věku, detailnější hodnocení individuálních rizik a u seniorů i sledování křehkosti, pádů nebo kognitivních potíží.
Cílem je (za)chytit choroby dřív, než se projeví komplikacemi a šít doporučení víc „na míru“ konkrétnímu člověku. S orientací v prevenci už dnes pomáhají i nástroje jako aplikace Preventivka od Loono, která připomíná termíny prohlídek, vysvětluje, co vás čeká a krotí strach z bílých plášťů.
Až polovina stávajících praktiků míří do důchodu (nebo v něm už je, ale z lásky k lidem i řemeslu zůstávají v systému). To znamená jediné: v příštích 5–10 letech bude velká část ordinací řešit generační výměnu. Nebo taky otázku, jestli vůbec najdou nástupce.
A není to problém rovnoměrně rozlitý po celé republice. Jako vždycky platí, že v regionech jako Středočeský, Karlovarský, Ústecký kraj nebo Vysočina je kapacita praktických lékařů dlouhodobě pod průměrem a v řadě menších měst a venkovských oblastí ordinace stále vedou lékaři v důchodovém věku.
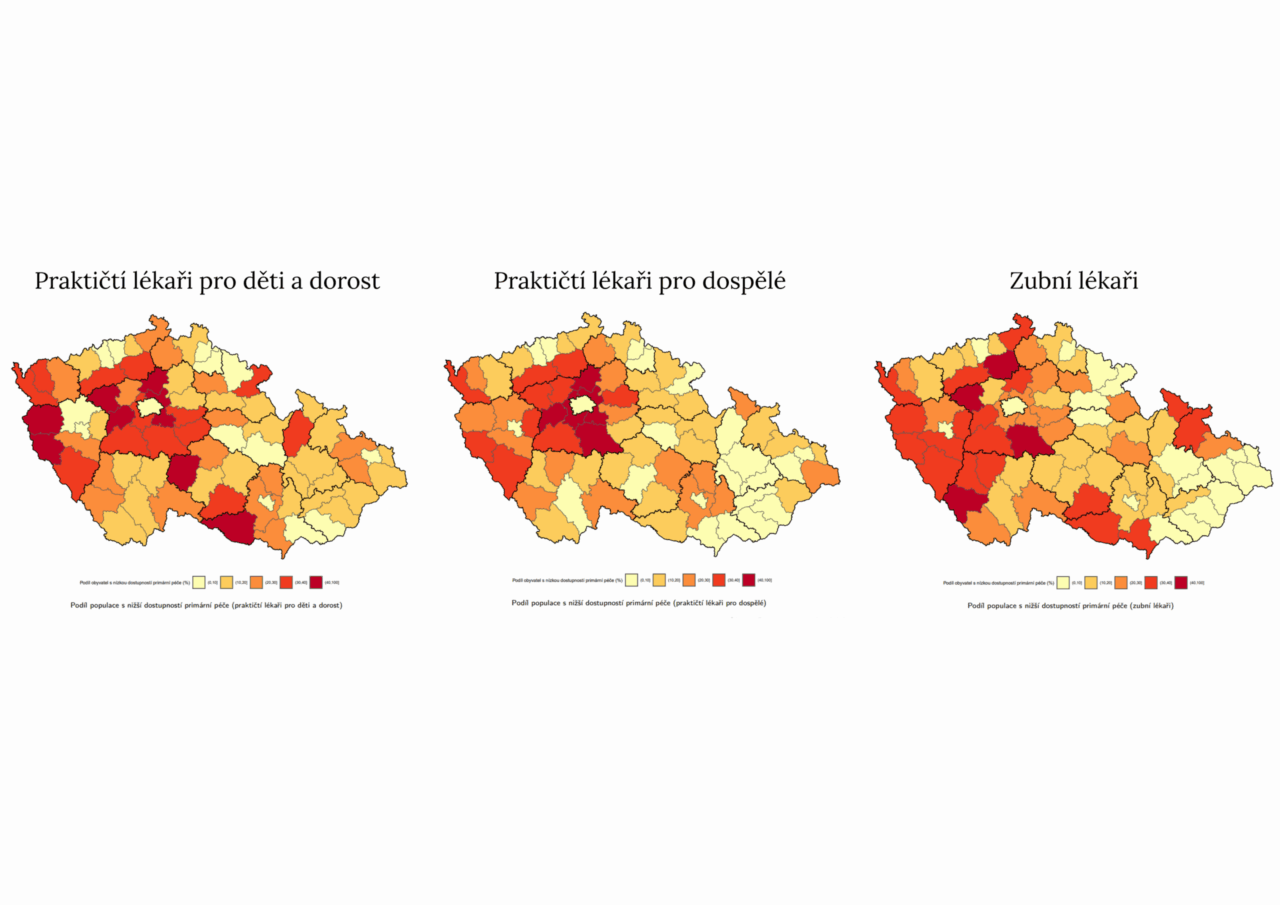
Zdroj: Mikula, Š., Škývarová, T., Špalková, D. (2024). Dostupnost primární zdravotní péče. ECON MUNI Policy. Report č. 2024-03. Brno: Masarykova univerzita.
Co říkají data?
Když primární péči z většiny tvoří ženy, je logické, že do hry vstupuje mateřská a rodičovská dovolená i potřeba zkrácených úvazků nebo sdílených praxí. Pokud ale systém pořád stojí hlavně na tom, že „správný“ lékař či lékařka jede na plný úvazek od rána do večera, začne se drolit dostupnost péče pokaždé, když někdo na čas vypadne.
Místo plynulé obměny generací řešíme zavírání ordinací a delší čekací doby. Aby bylo možné udržet potřebný rozsah péče, musí být tento trend zohledněn v modelech predikujících dostupnost zdravotníků a při navrhování flexibilních pracovních podmínek v systému.
V nelékařském personálu primární péče, který tvoří téměř výhradně všeobecné a praktické sestry, drtivě převažují ženy (99 %) a téměř tři čtvrtiny jsou starší 45 let a 26 % je nad 60 let.
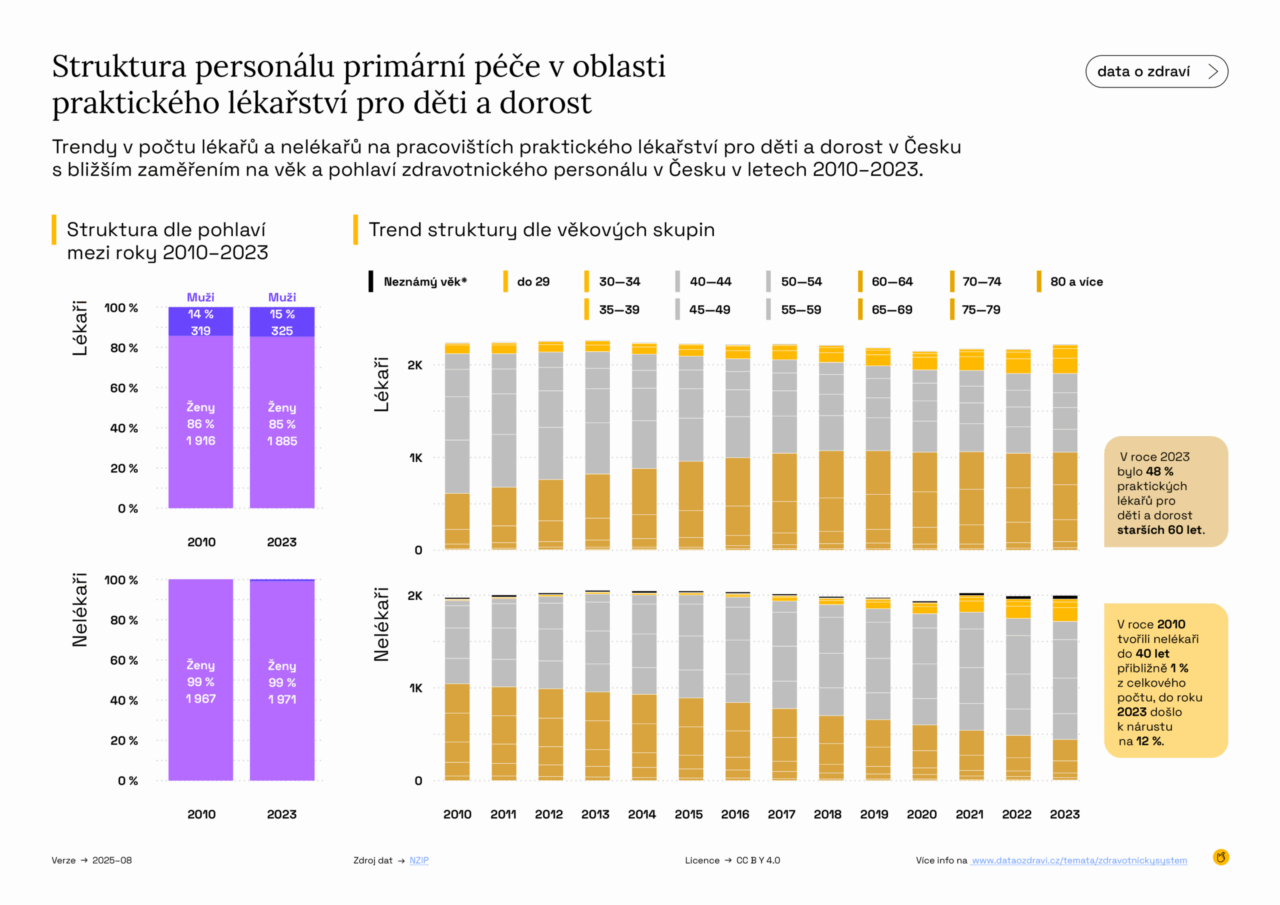
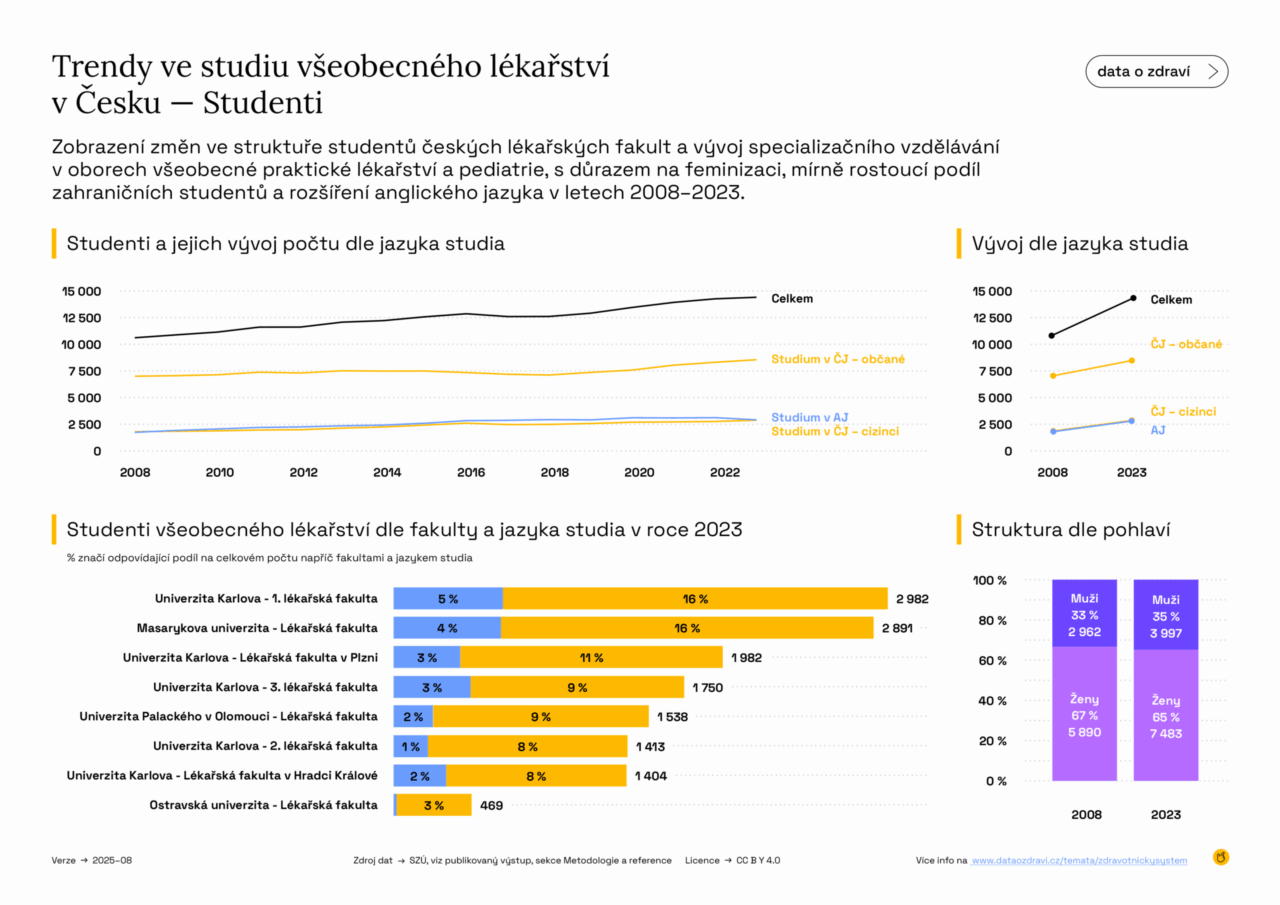
V posledních 15 letech roste zájem o studium medicíny. Průměrný počet nově zapsaných studentů všeobecného lékařství v češtině se zvýšil zhruba o 29 % a mírně přibývá i cizinců, kteří studují v angličtině (v roce 2023 tvořili asi pětinu všech studentů). Velká část absolventů českého oboru zůstává pracovat v českém zdravotnictví.
Dlouhodobě stabilní je zájem o specializaci ve všeobecném praktickém lékařství, kde se ročně zařazuje zhruba 240–310 nových lékařů. U pediatrie byl mezi lety 2018–2021 patrný pokles, který odrážel horší pracovní podmínky a menší atraktivitu oboru, v posledních dvou letech ale počty mírně rostou. Otázkou zůstává, zda to bude stačit.
Výrazně se mění i složení lékařů podle pohlaví: studium a absolvování všeobecného lékařství dnes zhruba ze dvou třetin připadá na ženy (u nově zapsaných v češtině dokonce kolem 73 %). To je skvělá zpráva pro samotný obor, ale zároveň to klade jiné nároky na strukturu. Větší potřebu flexibilních úvazků a sdílených praxí v souvislosti s mateřskou a rodičovskou.
Cesta od maturity k samostatné ordinaci praktického lékaře trvá minimálně 9–10 let (6 let studia + nejméně 3 roky specializace) a naráží i na omezený počet rezidenčních míst. Pro rok 2025 bylo vypsáno 140 míst pro všeobecné praktické lékařství a 70 pro pediatrii, zatímco zájem se pohybuje kolem 200 míst ročně. Část kapacity končí ve fakultních a jiných nemocnicích a zejména v méně atraktivních regionech pak chybí praktičtí lékaři i pediatři, kteří by mohli převzít ordinace od stárnoucí generace.
Aby primární péče nenarazila za pár let do zdi, nestačí jen „pár nových praktiků navíc“, ale změna v tom, jak systém funguje.
Strategie Zdraví 2030 už s tím počítá! Praktici mají silněji přebírat roli koordinátorů péče: starat se o chronicky nemocné, podílet se na včasném záchytu demence i screeningu kolorektálního karcinomu. Nebudou už jen „razítkovací službou“.
Analýza Data o zdraví k tomu dodává jasný směr: primárka se musí opřít o tým (systém), nejen o jednoho lékaře. Sestry, nutriční terapeuti nebo v budoucnu třeba i lékárníci (podobně jako ve Francii či Německu) dokážou převzít část péče a ulevit přetíženým ordinacím.
Druhým pilířem jsou flexibilnější pracovní podmínky, protože primární péči dnes z velké části drží ženy. Model týmových praxí, který má od roku 2025 smlouvu s VZP už u zhruba 170 ordinací, umožňuje sdílené kapacity a zkrácené úvazky místo zavřených ordinací.
Třetím směrem je méně papírů, víc pacientů. Digitalizace a chytře nastavená administrativa, která dá zdravotníkům čas na práci s člověkem, ne s formulářem.
A konečně chytrá prevence, která využívá data: cílené programy pro rizikové skupiny, sledování účasti na screeninzích i regionálních rozdílů, aby se péče a kampaně plánovaly tam, kde to nejvíc hoří.